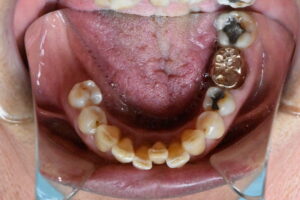
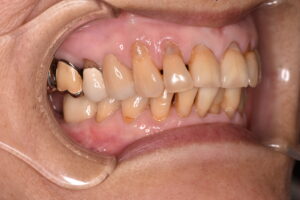
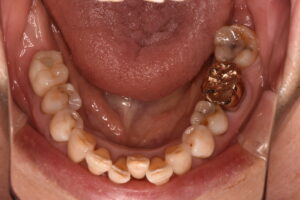
口腔の健康は Air Way からみてもこんなに重要です
歯周病と誤嚥性肺炎
⚫️高齢者の健康を脅かす肺炎
国の統計資料によると肺炎は日本人における死因の第4位です。そして肺炎の発症率は加齢とともに増加し、肺炎で死亡する人の大部分は65歳以上の高齢者であり、年々増加傾向にあります。また、肺炎のために入院を余儀なくされ、長期の安静臥床を続ける間に廃用症候群が進行し、さまざまな合併症を引き起こし、結果的に要介護状態となる危険もはらんでいます。同時に、病院や施設入所患者の直接の死因としても頻度が高く、障害者や衰弱者の合併症として大きな危険性があります。すなわち、肺炎は高齢者の罹病率や死亡率を上昇させ、医療費や介護費用を増大させる原因の大きな要因であるといえます。したがって、肺炎の予防はわが国の医療・福祉行政の上で大きな課題です。
高齢者の肺炎の重症化や肺炎による死亡の原因には、心不全,肺疾患,腎不全,糖尿病等の基礎疾患の存在とともに、繰り返す誤照(誤って食塊や唾液が喉頭、肺に流入してしまうこと)が挙げられます。肺炎を発症した高齢者の多くは、嚥下反射(食塊や唾液を嚥下する能力)や咳反射(気道に誤って流入(誤嚥)した食塊や唾液を排除する能力)が潜在的に低下しており、食事のときにむせこんだり、食べ物が喉につかえたりするという症状がなくとも、夜間睡眠中に唾液を下気道や肺に不顕性に誤嚥(むせこみや咳がみられない誤嚥)していることがわかっています。日頃は不顕性誤嚥を繰り返して肺炎にならない人でも、全身状態の悪化や風邪や気管支炎等の呼吸器感染を起こしたとき、あるいは口腔疾患等で口腔内の細菌が増えたときには肺炎を発症します。肺炎になると。栄養や免疫機能がさらに低下し,繰り返す不顕性誤嚥ために肺炎が反復,重症化し,ついには死にいたることも稀ではありません。
⚫️口腔ケアは認知機能に影響を与える
研究より、誤無性肺炎を予防する以外にも口腔ケアは身体的,精神的活動の維持や改善をもたらす効果が示されました。とくに認知機能を表す指標(痴呆の進行度を示す)である MMS(Mini mental State Examination)について口腔ケアグループにおいてその低下が有意に抑制されました。実際、現場では、口腔ケアを始めてから施設利用者の顔が目にみえて明るくなったという数多くの朗報を得ています。また、日常の生活リズムの中で敏感な口腔を注意深くケアすることによって、固く閉ざされた心が開く可能性があります。誤嚥性肺炎の背景には全身の抵抗力の低下がありますが、口腔ケアによってこの抵抗性の低下につながる落ち込みなどを予防できる可能性もあり、将来,精神・神経的な疾病や障害に対して口腔ケアは有効な手段の一つになる可能性があります。
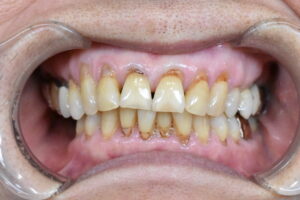
歯の欠損、噛めないことも認知症につながる
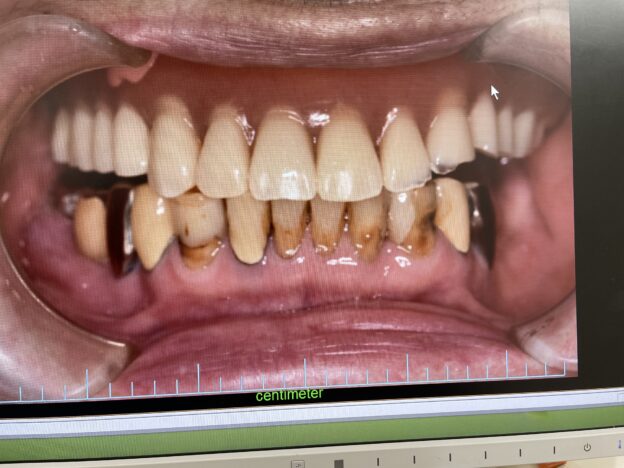
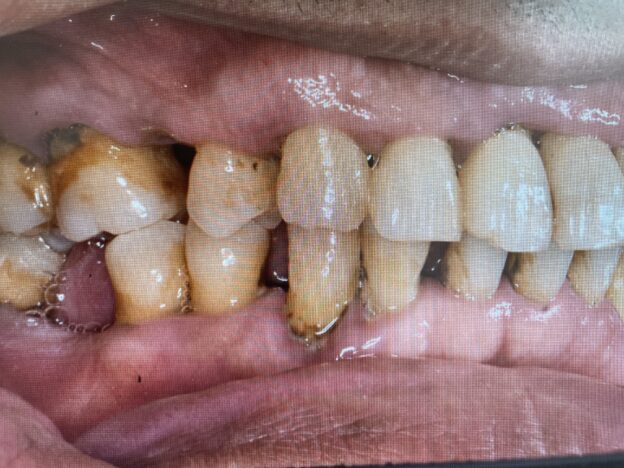
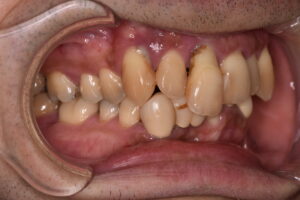
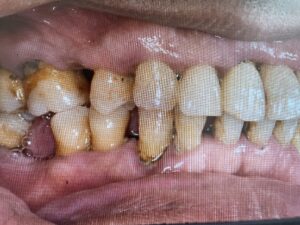
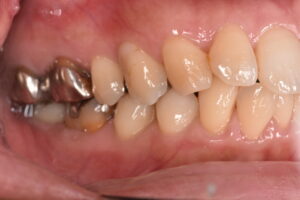
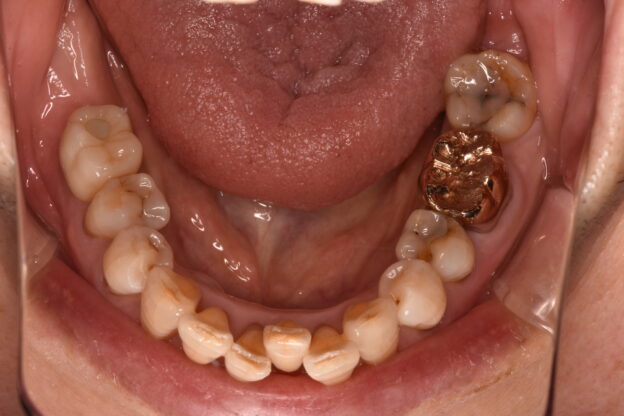
口腔内に歯の欠損があり、放置されているような場合、咀嚼障害が徐々に起こります。口腔内の環境を悪化させないように、インプラントや入れ歯、ブリッジなどの欠損補綴治療があります。これらは、欠損歯列による障害を予防する意味合いも大きいです。
欠損がある場合、多くの患者さんは、今のお口の状況が一番悪いと思われています。適切でない治療や欠損の放置により、噛み合わせが崩壊していくと、全身のバランスが取れなくなる、栄養状態が悪化し虚弱になる悪循環に陥ってしまいます。
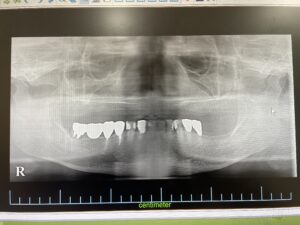
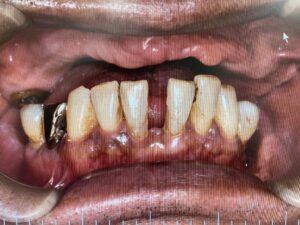
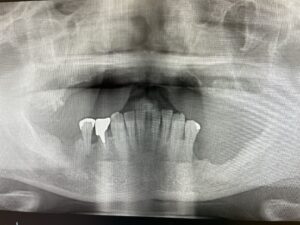
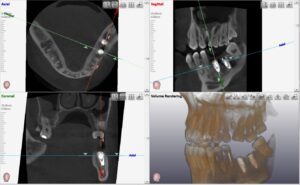
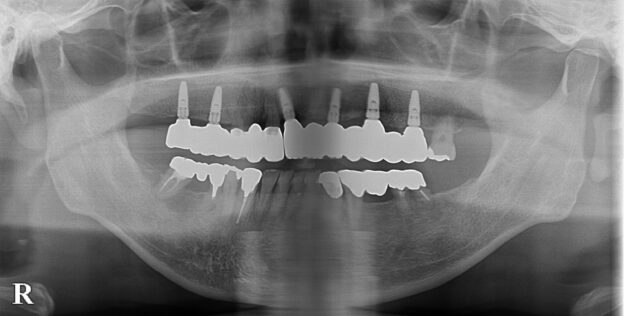
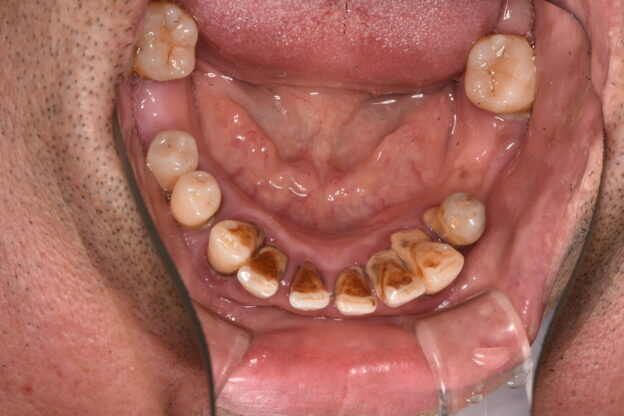
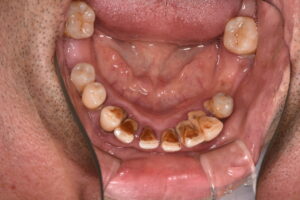
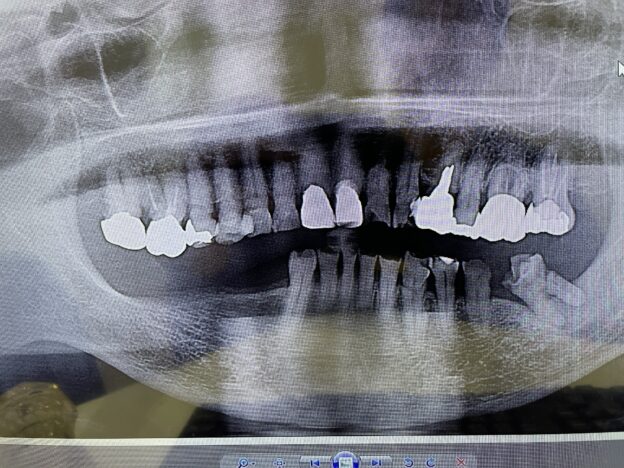
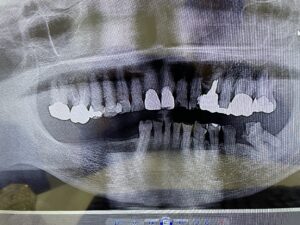
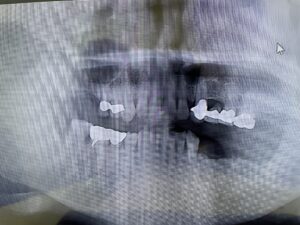
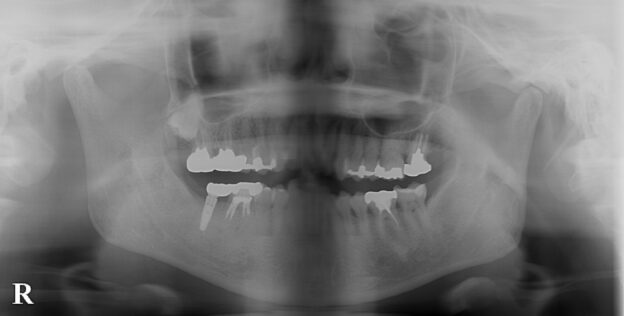
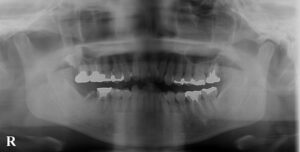
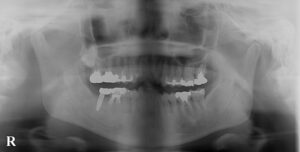
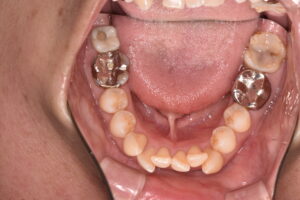
歯の欠損が進むと、顎に一本も歯がない状態、無歯顎となります。上顎が無歯顎となった方のパノラマX線写真。
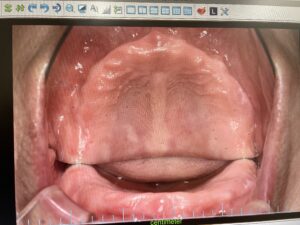
歯茎だけの上顎。
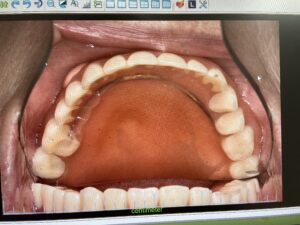
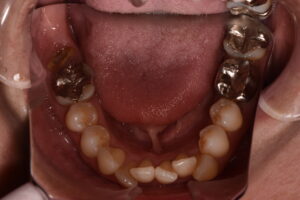
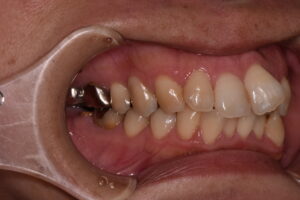
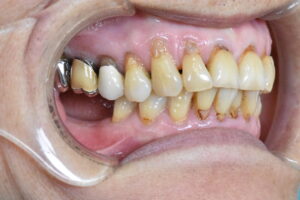
年季の入った総義歯。噛みあとがついています。その方の噛みかた、かむ力、生活習慣などにより摩耗の程度は異なります。
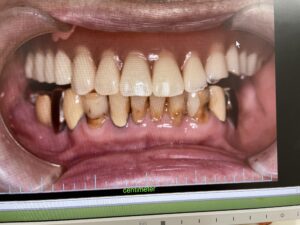
慣れておられる義歯で、食事を工夫して摂取されておられるようです。義歯に向いている食品、そうでない食品があります。
食品アンケートによる咀嚼能力難易度検査もあります。これは、朝倉の分類から抽出した4種類、ゆで卵、茹でた千切りキャベツ1口サイズ、ロングパスタ1口サイズ、スライスハムです。摂食してから嚥下するまでの所要時間を計測し、各食品を片咀嚼してもらい計測するという内容です。
特別な器具を必要とせず、良いのですが、ご家族の協力が不可欠であり、万能というわけではありませんが、咀嚼の評価をする一つの指標として参考になります。
⚫️ブラッシングはこの嚥下反射に影響を与える
ブラッシング(毎食後に歯・歯肉・歯と歯肉の間を1箇所あたり10回ずつ)、そのものが口腔内の知覚神経を刺激し、嚥下反射や咳反射を惹起することで(神経伝達物質であるサブスタンスPの関与の可能性),摂食・臙下機能の訓練としての効果をもたらし、嚥下機能を改善させて結果として ADL(日常生活動作、日常的な生活動作と活動性をあらわす指標)を向上させることが実証されたといえます。
⚫️低栄養・脱水の予防と肺炎予防
加齢にともなう摂食・嚥下機能の低下に加えて、肺炎を起こした高齢者では、無症候性脳梗塞を生じており、燃下反射にや咳反射の低下を生じており、食事摂取に際して不利な状況です。
栄養状態不良者に対して、栄養を付加する群と、栄養付加に加えて口腔清掃(口腔ケア)を併せて行う群を比較したところ、4カ月後には、口腔清掃を併せて行う群の方で血清アルブミン値が上昇し、栄養状態が改善したことが認められました。口腔清掃による肺炎の予防効果や前述の嚥下機能や味覚機能の向上により、食物摂取量が増加し、栄養状態が改善したものと考えられます。
▪️…おわりに…
健やかな人生のために歯周病の予防と肺炎の予防
健康に生活している時は誰も口腔の大切さに気づきませんが、いったん病床の身になり全身の抵抗力が低下し、口腔の清掃ができない。あるいは口腔ケアがほとんど受けられない状況になると、細菌で満たされた口腔が呼吸器の入り口であるということが無視できなくなります。つまり、生死に関係することすらあるのです。とくに高齢者の場合、劣悪な口腔衛生状態、進行した歯周病、呼吸器の機能低下、摂食・嚥下機能の低下、感染に対する抵抗力,ADL低下の観点から、呼吸器の入り口としての口腔に目が向けられないことは重大な結果を引き起こす可能性があります。一方、口から食物を摂取できない高齢者が急激に増えていますが、口からの摂取が制限されたその日から、全身の活力が低下していくケースにたびたび遭遇します。これは、口から食べられなくなり、口腔の廃用性の変化によって全身の代謝のメカニズムがペースダウンしてしまった上に、精神的なダメージが大きく影響するためと思われます。このように、口腔と肉体的,精神的健康は密接に関係するといっても過言ではありません。
気道感染のひとつである誤嚥性肺炎の予防には、
① 感染源ともいえる口腔咽頭細菌叢の除去(コントロール)
② 感染経路対策としての嚥下反射,咳嗽反射の改善
③ 感受性宿主対策として栄養改善による免疫能の改善
④ 潜在化している摂食・無下機能の障害の早期発
などが必要です。そして,何より、誤嚥性肺炎の原因と目される歯周ポケット内の細菌のコントロールは、非常に重要になってきます。口腔内の衛生状態を良好に雑持するとともに、口腔機能の要となる歯を喪失しないようにする歯周病対策は、肺炎予防の基本でもあるのです。